16 respostas sobre ceratocone que você precisa saber
Selecionamos as perguntas mais frequentes e criamos esse guia completo para esclarecer as dúvidas sobre a doença.

Já se perguntou por qual motivo você apresenta uma visão distorcida, com sombras e, sensível à luz? A resposta para esses incômodos pode ser o Ceratocone.
Ainda desconhecido por muitas pessoas, o Ceratocone pode comprometer seriamente a visão se não diagnosticado precocemente.
A seguir respondemos as perguntas mais comuns de Pacientes sobre a doença, para você saber tudo o que precisa.
1. O que é Ceratocone?
Ceratocone é uma doença ocular hereditária, que atinge a córnea e causa uma deformidade progressiva, que assume o formato de cone, a partir do afinamento e encurvamento do tecido corneano.
Geralmente é diagnosticado em adolescentes e adultos jovens.
Frequentemente relaciona-se com processos alérgicos tais como rinite e conjuntivite alérgicas, as quais causam coceira nos olhos, sendo que o ato de coçar os olhos estimula a evolução da doença. Nesses casos é a necessária a administração de medicamentos específicos para o tratamento de tais alergias, com o objetivo de eliminar-se a coceira ocular. Dessa forma, Pacientes portadores de Ceratocone devem considerar-se proibidos de coçar os olhos.
Cuidado: existem muitos colírios contendo corticosteróides em suas fórmulas que não podem ser aleatoriamente utilizados pois seu uso indevido pode causar cegueira.
O Ceratocone geralmente ocorre nos dois olhos, porém pode ser mais avançado em um olho do que em outro.
Pacientes com essa condição geralmente têm alto grau de Astigmatismo, irregular e assimétrico, dificultando o uso de óculos nos estágios mais avançados da doença.

2. Quais são os sintomas do ceratocone?
Os sintomas do ceratocone incluem:
- Piora progressiva da visão
- Visão distorcida
- Sombra ou “fantasma” na porção inferior das imagens
- Sensibilidade à luz (fotofobia)
- Significativa piora da visão para dirigir à noite
Em casos que se tornam mais avançados, pode-se causar dor e problemas mais sérios de visão.

3. Qual é a causa de ceratocone?
A causa do Ceratocone é genética. Todavia, estudos indicam que diversos fatores podem estimular a evolução da doença.
Pessoas com familiares que têm Ceratocone apresentam mais chances de desenvolver essa condição do que pessoas sem o mesmo histórico familiar.
Grande parte dos pacientes com Ceratocone apresentam conjuntivite alérgica crônica, desenvolvendo o hábito de coçar os olhos, o que pode estimular e, agravar a doença.
O uso indevido de lentes de contato com baixa transmissão de oxigênio para a córnea, particularmente associado ao uso prolongado das mesmas, pode provocar uma distorção da córnea, denominada “Warpage” de Córnea, muitas vezes confundida com Ceratocone. Nesses casos, em fases iniciais, o processo é reversível com a troca das lentes ou, afastando-se o seu uso. Por outro lado, se esse Paciente for portador da genética do Ceratocone, o processo de falta de oxigenação para a córnea estimulará a doença.
Dessa forma a combinação de fatores genéticos e de hábitos são responsáveis pelo desenvolvimento da doença.
4. O que é córnea?
5. Como se prevenir do ceratocone?
Algumas atitudes e tratamentos contribuem para evitar agravamento da doença.
Não coce os olhos
Coçar frequentemente os olhos causa danos na estrutura da córnea, fazendo com que o Ceratocone alcance estágios mais avançados e prejudique a visão.
Vá ao oftalmologista
É indispensável que os Pacientes consultem-se regularmente com o seu Oftalmologista para diagnosticar precocemente a doença, evitando os fatores que podem estimular sua evolução.
Medicamentos
Sentir frequentemente coceira nos olhos não é algo normal, podendo ser indicativo de algum problema. Por isso, consulte-se com um Oftalmologista para que se obtenha um tratamento adequado. Evite automedicar-se. Conforme já anteriormente abordado, existem muitos colírios contendo corticosteróides em suas fórmulas que, não adequadamente utilizados, podem desenvolver catarata e glaucoma e levar o Paciente à cegueira.
Lentes de Contato
Nos estágios de evolução do Ceratocone onde os óculos não mais proporcionam uma boa acuidade visual, indica-se o uso de lentes de contato para uma correção visual adequada. Ressaltamos existir uma gama muito extensa de tipos, modelos, materiais e, formas de adaptação de lentes de contato, disponíveis no mercado. Cabe-nos todavia ressaltar que a adaptação de lentes de contato deve ser suave, de forma a que este ato não ocasione traumas na córnea, além de possibilitar conforto ao seu uso. Caso o Paciente apresente dor e/ou desconforto ao uso das lentes, isso significa que a lente não está bem adaptada, podendo causar lesões corneanas. Não existe uma prescrição padrão de lentes de contato. Cada Paciente necessita de um tipo de lente de contato específico, que proporcione conforto e boa qualidade de visão.
Agende uma consulta na Paulista Vision Center
6. Ceratocone tem cura?
Apesar do Ceratocone não ter uma cura definitiva, existem diversos procedimentos de controle que evitam a evolução da doença.
A maioria dos casos pode ser controlada com sucesso. É porém importante o diagnóstico precoce da doença para auxiliar no tratamento.
Nas fases iniciais da doença, o uso de óculos é o mais indicado, proporcionando boa acuidade visual.
Para casos de Ceratocone em estágio moderado onde os óculos não são suficientes para proporcionar uma boa visão, o uso lentes de contato é indicado. Faz-se importante ser todavia ressaltado que o uso de lentes de contato não objetiva para estacionar o processo de evolução da doença tal como muitos Pacientes equivocadamente assim o pensam que seja, imaginando que a lente de contato “segura” a evolução da doença. Em realidade as lentes de contato têm por objetivo único, melhorar a qualidade visual.
Ainda nesse estágio, quando o Paciente tem intolerância ao uso de lentes de contato, mesmo com lentes bem adaptadas, alguns Pacientes chegam a desenvolver aversão e até medo, em determinadas circunstâncias, ao uso de lentes de contato. Em alguns casos bem específicos nessas circunstâncias, pode estar eventualmente indicado o procedimento de Implante de Anel Intraestromal, com o objetivo de tentar minorar a distorção corneana.
Em casos mais avançados todavia, quando as lentes de contato já não proporcionam conforto e boa acuidade visual, está indicada a realização de um transplante de córnea.

7. Quem tem ceratocone pode ficar cego?
O Ceratocone não causa cegueira. Em casos graves da doença, a córnea sofre um processo que leva a uma redução significativa da visão. Nessa situação, um transplante de córnea pode ser necessário.
Considera-se cegueira, uma condição irreversível de recuperação visual.
Entretanto, faz-se importante o entendimento de que existem dois tipos de classificação de cegueira:
Cegueira total
Tal classificação é definida como tal quando a pessoa tem uma perda completa da visão, sem percepção visual de forma e de luz.
Essa condição não é causada em decorrência do Ceratocone.
Cegueira legal
8. Quem tem Ceratocone pode aposentar-se por invalidez?
Apenas ser portador do Ceratocone não é suficiente para tornar o Paciente elegível à obtenção de aposentadoria por invalidez.
Para requerer-se nessas circunstâncias elegibilidade a um pedido de aposentadoria, é preciso comprovar que a doença afeta significativamente a visão, de forma irreversível, conforme as condições descritas acima no quesito inerente à cegueira legal.
Faz-se necessário consultar-se com um Oftalmologista para que este avalie a gravidade da doença e, somente então, ajuíze sobre a aplicabilidade de um pedido de aposentadoria.
9. Como diagnosticar o Ceratocone?
Para que o Ceratocone seja efetivamente diagnosticado, faz-se necessária a avaliação de um Médico Oftalmologista, de preferência Especialista em Córnea, onde vários exames, tais como Ceratometria, através do qual se afere a curvatura central da córnea; Refração, para uma avaliação da acuidade visual do Paciente, com e sem correção óptica; Biomicroscopia na Lâmpada de fenda, onde avalia-se a espessura e transparência da córnea, são comumente necessários de serem realizados. Em certos casos tal diagnóstico pode conjugar-se com a presença de outras patologias eventualmente associadas, tais como Conjuntivite crônica, Catarata, Glaucoma, etc.
Além desses exames básicos realizados ao longo de uma consulta oftalmológica, alguns exames complementares podem ser eventualmente mandatórios para certificar-se quanto ao diagnóstico.
A Topografia de Córnea, também chamada de Ceratoscopia Computadorizada, faz uma análise da curvatura corneana, bem como análise de suas distorções, criando um mapa colorido que fornece várias informações da córnea.
O Ceratocone causa mudanças bem características na aparência desses mapas, o que permite ao Médico concluir quanto à elaboração do diagnóstico.

A Paulista Vision Center tem fácil acesso na região da Av. Paulista
10. Tratamentos para ceratocone
Os tratamentos para o Ceratocone variam de acordo com o grau atingido pela doença.
Tipos de tratamento
Lentes de Contato
Crosslinking
Anéis Intracorneais
Transplante de Córnea
11. Lentes de Contato para Ceratocone
Para utilizar lentes de contato, é importante que seja realizado um exame topográfico da córnea, para uma melhor avaliação da sua anatomia.
Os descritos a seguir são alguns dos tipos de lentes para Ceratocone:
- Lentes rígidas gás permeáveis (RGP): Essas lentes são rígidas e duras. Utilizam-se de material gás permeável, o que permite uma boa oxigenação da córnea.
- Lentes com o centro rígido e a periferia gelatinosa: esse tipo de lente pode oferecer conforto e uma melhor qualidade na visão. Podem ser indicadas para pacientes com níveis avançados de Ceratocone.
- Piggy Back: esse sistema utiliza duas lentes: uma gelatinosa por baixo para dar mais conforto e proteger a córnea; e, uma lente rígida gás permeável por cima para que seja proporcionada mais qualidade na visão.
- Lentes gelatinosas para Ceratocone: são lentes maleáveis e possuem um diâmetro maior. Geralmente são mais confortáveis, mas podem não atender as necessidades de um portador da doença.
- Lentes esclerais: por serem maiores no diâmetro em comparação com as lentes tradicionais, as lentes esclerais podem cobrir uma área maior do olho, auxiliando numa melhor adaptação do Paciente à lente.
Temos um artigo completo sobre lente de contato para ceratocone, explicando as principais diferenças entre os tipos de lentes.

Preço da lente de contato para Ceratocone
Como cada Paciente portador de Ceratocone possui uma anatomia da córnea diferente, é necessária a avaliação de um Oftalmologista para prescrever o tipo de lente adequado e o preço.
Agende uma consulta na Paulista Vision Center para realizar sua consulta e os exames necessários, pelo número 11 3885-9193 ou pelo WhatsApp 11 94730-5759.
12. Quando o Ceratocone se estabiliza?
Estudos têm demonstrado que 80% dos casos diagnosticados de Ceratocone, estacionam em alguma fase de evolução. Somente 20% dos casos evoluem para estágios avançados, quando é demandada a realização de um Transplante de Córnea.
Na maioria dos casos, é durante a adolescência que ocorre uma maior evolução da doença.
As lentes rígidas não funcionam para estabilizar ou diminuir o Ceratocone. Elas têm apenas a função de obter-se uma melhor acuidade visual.
13. Como o Crosslinking funciona?
O Crosslinking consiste na aplicação em gotas de uma vitamina chamada riboflavina (vitamina B2) na córnea. Na sequência a córnea será exposta a luz ultravioleta, que ativa a solução.
O desenvolvimento do Ceratocone envolve importantes alterações estruturais nas camadas da córnea, com perda de forças coesivas e falhas mecânicas, que leva ao afinamento da córnea e alterações associadas a um aumento de curvatura.
Isso leva a uma visão distorcida que piora progressivamente com o tempo.
A luz ultravioleta e as gotas da vitamina trabalham juntas para tornar as fibras da córnea mais resistentes, podendo evitar a progressão do Ceratocone. O Crosslinking atua fortalecendo as fibras de colágeno.

Tempo para a realização do Crosslinking
Leva cerca de 30 minutos para as gotas de riboflavina serem absorvidas pela córnea.
Depois, o paciente deverá ser posicionado para receber a luz ultravioleta. Durante esse período o paciente não deverá sentir dor, porque os olhos estarão anestesiados.
O tratamento completo leva de 60 a 90 minutos.
Entre em contato com a Paulista Vision Center para saber mais sobre o crosslinking
14. Como é feita a cirurgia de Transplante de Córnea?
O Transplante de Córnea consiste na remoção da parte central afetada da córnea, que é substituída por uma córnea saudável de um doador, após a doação ter sido autorizada pela família e, onde a córnea doada é enviada para o Banco de Olhos que se certifica de que ela esteja em bom estado e que o doador não era portador de doenças infectocontagiosas.
Os procedimentos para a cirurgia de transplante de córnea são:
- Paciente é anestesiado;
- Remoção da parte central da córnea afetada;
- A córnea saudável é suturada no local onde se encontrava a córnea doente.
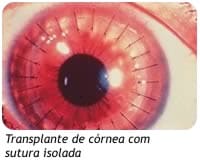
É muito importante que sejam seguidas todas as recomendações do seu Médico, para garantir que a recuperação imediata pós-transplante ocorra de maneira mais rápida.
O Transplante de córnea tem altas taxas de sucesso
Complicações do Transplante de Córnea
Complicações em um Transplante de Córnea são muito raras. Como em qualquer intercorrência pós-operatória, o quão mais rápido for diagnosticado o problema e o tratamento realizado, melhor será o prognóstico.
Devemos considerar possíveis complicações imediatas no pós operatório e, complicações tardias.
As imediatas mais frequentes são:
Aumento da Pressão intraocular: na grande maioria dos casos é transitória mas, se ocorre, pode provocar alguma dor e, sensação de peso no olho operado, o que demandará tratamento adequado através de hipotensores oculares.
Infecção: Muitíssimo rara mas, como em qualquer outra cirurgia, pode eventualmente ocorrer. O principal sintoma é dor forte com piora da visão. Nesse caso é necessário imediato tratamento com antibiótico de amplo espectro de ação e, realizar uma cultura e antibiograma para que seja identificado qual o é o agente infeccioso e qual antibiótico seria o mais indicado.
Inviabilidade do botão corneano transplantado: Pode ocorrer em casos em que a córnea transplantada apresenta edema persistente no pós operatório imediato. Normalmente, aguardamos algumas semanas, no máximo um mês, para que seja avaliada a evolução desse edema. Caso não ocorra melhora, é necessário realizar um novo procedimento para substituir essa córnea. A inviabilidade pode ser confundida com rejeição, mas não é. Na inviabilidade, o edema ocorre por falência das células endoteliais na camada mais interna da córnea, responsável por manter a córnea transparente como um todo.
As complicações tardias mais importantes são a rejeição, rara de ocorrer e, incidente em algo próximo a 5% dos casos de Pacientes transplantados, em razão de a córnea ser um tecido não vascularizado. A rejeição ocorre quando o organismo do Paciente identifica a córnea como um tecido estranho e, dessa forma envia anticorpos para destruí-la. Existem várias formas de rejeição e, cada qual necessita de um tratamento adequado. O mais importante é o diagnóstico precoce e o tratamento correto introduzido o mais rapidamente possível, obtendo-se nessas circunstâncias cem porcento de êxito no tratamento e na total recuperação da córnea. Orientamos a que Pacientes transplantados, fiquem sempre atentos a qualquer piora ou embaçamento da visão, procurando seu Médico o mais rapidamente possível para identificar o motivo de tal piora e iniciar o tratamento. Se essa prática não for seguida, os anticorpos podem destruir as células da córnea, principalmente o endotélio, determinando edema persistente e sendo nesses casos necessária a realização de um novo procedimento para substituir a córnea rejeitada.
Outra complicação tardia é a falência das células endoteliais, a qual ocorre por um “envelhecimento” da córnea transplantada. Nessas circunstâncias verifica-se um edema e consequente embaçamento da visão, sendo nesses casos necessário a substituição da córnea transplantada.
15. Quem tem Ceratocone pode fazer cirurgia de miopia?
Como o Ceratocone é uma doença que causa afinamento da córnea e leva a mudanças imprevisíveis e irregulares em seu formato, a cirurgia de miopia geralmente não é recomendada para pessoas com essa condição.
Se você tem miopia ou outro problema refrativo e deseja realizar cirurgia refrativa, o primeiro passo é que o seu Médico Especialista examine criteriosamente sua córnea de forma a verificar se podem existir circunstâncias que contraindiquem a cirurgia refrativa.
16. Quem tem Ceratocone pode utilizar-se de telefone celular?

Não há nenhuma evidência de que o uso de celular, computador, tablet ou qualquer dispositivo digital possa provocar piora do Ceratocone.
No entanto, o uso excessivo desses aparelhos eletrônicos, onde o Paciente tende a diminuir a frequência no ato de piscar os olhos, deixando-os ressecados, isso tende a proporcionar coceiras oculares, onde nesses casos tal prática acaba de fato por contribuir para o agravamento do Ceratocone.
O que enfim se recomenda é que mesmo que você não tenha qualquer problema na córnea, evite coçar os olhos. Faça pequenas pausas, descansando os olhos. Procure lembrar-se de piscar frequentemente, para que ocorra uma lubrificação natural dos seus olhos. Utilize-se rotineiramente de colírios lubrificantes prescritos pelo seu Médico.
Curiosidades sobre o ceratocone
O transplante mais realizado no mundo é o de córnea
O crosslinking tem ajudado a diminuir a necessidade de transplante de córnea
Sobre a Paulista Vision Center
Clínica oftalmológica localizada na região da Paulista, da qual a Dra. Aparecida Munarin é a Diretora Clínica.
Detentora das mais diversas qualificações profissionais, a Dra. Munarin se tornou Especialista na resolução clínica e/ou cirúrgica de casos complicados na área de córnea e segmento anterior, bem como de dispor em sua equipe de profissionais que atuam nas demais áreas da medicina oftalmológica.
A Paulista Vision Center dispõe de estrutura com equipamentos voltados para consultas e exames oftalmológicos complementares.
- Rua Cubatão, 86 – Cjs. 107 e 109
- Paraíso, São Paulo – SP
- CEP: 04013-000
- Telefone: 11 3885-9193
- WhatsApp: 11 94730-5759
- Atendimento: segunda a sexta – 8h30 às 18h
Dra. Aparecida Munarin
Diretora Clínica da Paulista Vision Center, a Dra. Maria Aparecida Mesa Munarin, é detentora de mais de 30 anos de experiência em Oftalmologia Geral, adquirida no Instituto de Oftalmologia Tadeu Cvintal, com especialização em Córnea e Segmento Anterior.
Dispõe ainda de amplo conhecimento em patologias tais como Ceratocone, Distrofias e Degenerações de Córnea, Ceratites Imunológicas e Infecciosas, Queimaduras Químicas, Traumas Oculares, etc.
Além de sua Especialidade em Transplantes de Córnea, também realiza Cirurgias Refrativas, Cirurgia de Catarata, dentre outras cirurgias do segmento anterior, além de sua ampla atuação clínica em diversas patologias de córnea e segmento anterior, bem como adaptação de lentes de contato e avaliações oftalmológicas de rotina.

Rua Cubatão, 86 - Cjs. 107 e 109
Paraíso, São Paulo - SP
Telefone
+55 11 3885-9193
Atendimento
Segunda a sexta - 8h30 às 18h
